周丽诺医生的科普号
- 精选 糖尿病心的迷失——谈糖尿病心血管自主神经病变
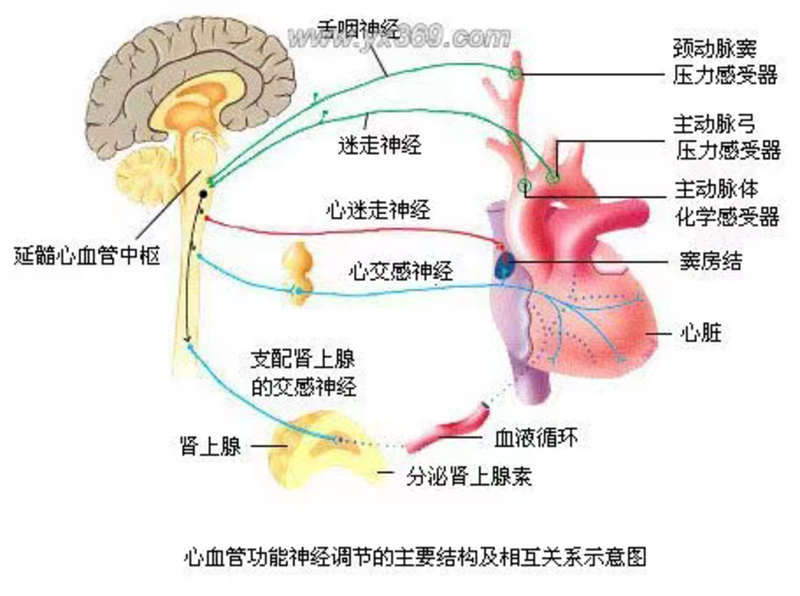
文丨周丽诺 编辑 丨小熙 复旦大学附属华山医院内分泌科 复旦大学内分泌糖尿病研究所 早在18世纪,心脏跳动不规律的现象就被注意到了,1965年,心率变异性的临床相关性首次得到重视,Hon和Lee注意到胎儿窘迫发生之前,心脏搏动间隔的变化先于心率本身的变化。1973年,sayers等人注意到,在窦性心率搏动的间隔时间变化中存在某种生理节律,并用心率变异性(heartratevariability,HRV)来命名,1977年wolf发现了HRV的临床重要性,证实了低HRV是急性期心肌梗塞后死亡率的一个强有力的独立预测因子并逐渐得到广泛公认。 20世纪80年代,Ewing等人详细研究了糖尿病患者心率的变化的临床重要性及其与自主神经交感和副交感神经功能的关系,设计了一些简便的心电图床边测试来检测糖尿病患者短程的心率差异,为糖尿病自主神经病变的诊断提供了简单、有效、无创的方法,这就是沿用至今的Ewing试验,又称标准的心血管反射试验,被许多大型的流行病调查所采用。 1996年欧美HRV专家组制定了专家共识,界定了心率变异性分析长程和短程心率变异性的参考值,亦明确指出HRV是判断心血管自主神经活动的最好定量指标,建议短程分析采用频域分析,长程分析采用24小时时域分析,首次提出了较权威的心率变异性生理意义解释,测量和临床使用的标准化问题。 一、什么是心血管自主神经 自主神经因其不受意识的控制又被称为自主神经或内脏神经,支配着心血管活动、腺体分泌、泌汗、胃肠和泌尿生殖系统的功能,管理心血管的自主神经为心血管自主神经,分为交感和迷走神经两类。 这张图展示了心脏受自主神经调节的情况: 图片来自网络 在正常的情况下,心律受起搏传导系统的控制,窦房结是心脏的最高起搏点,它的活动受到自主神经系统的调节。交感神经末梢释放出去甲肾上腺素,兴奋心肌细胞膜的β肾上腺素能受体,增加内向isi和if离子流(主要是由钙离子和钠离子携带),使舒张期除极速率加快,自律性增高,心率加快。迷走神经末梢释放乙酰胆碱,作用于心肌细胞的M胆碱能受体,提高钾离子通道的通透性,促进外向钾离子流,使窦房结细胞过渡极化和舒张期除极速率减慢,自律性降低,心率减慢。心率变化反映交感和迷走神经的相互作用和它们之间的协调性,维持着心脏的正常活动,其中交感和迷走神经就是自主神经,一旦自主神经出现病变或失调,将导致心血管系统功能紊乱,使许多心血管疾病,尤其是心律失常的发病。 二、什么是心率变异性 心率变异性(HRV)指每次心博间期的微小差异(但不是心律失常),从心电图上我们可以看到,心搏间距并非固定,心搏之间有微小的几十毫秒的时间差别,它来自于自主神经系统对窦房结的调控,随体内外环境的变化而时刻变化着,通过测量连续出现正常心搏之间的变异数,即可了解心率变异性,它是描述心脏节律性变化的重要指标,又可反映自主神经的功能状态。HRV测定在科研和临床均有重要用途。 心血管自主神经病变是一种严重的糖尿病并发症,也是常见的、最容易被忽视的糖尿病并发症。糖尿病心血管自主神经病变是指在糖尿病中,在排除了其它原因后,心血管系统的自主神经控制存在损伤,失去有效调控这样一种病理生理状态。对广大糖尿病患者的危害很大,许多研究证实了这一点。 三、心血管自主神经病变的危害性 心血管自主神经病变(CAN)与无痛性心肌缺血(SMI)有关 2003年DiabetesCare(26卷1553–1579页)总结了12个研究的综述,观察到CAN与无痛性心肌缺血(SMI)有关,有心血管自主神经病变组SMI发生率为28%而对照组仅为10%。无症状心肌缺血会掩盖心绞痛或心肌梗死病情,造成误诊,乃至发生心力衰竭或心律失常,个别病人亦可能猝死。发生的原因与糖尿病心血管自主神经病变,交感神经感觉传导支传导受阻,使糖尿病人对胸痛的感知能力下降,痛阈较无糖尿病患者明显增高所致,研究发现,糖尿病患者发生心肌梗死时有40%无胸痛,可以仅出现胸闷、气短、甚至仅表现为恶心、呕吐等症状。 CAN 与无痛性心肌缺血的关系 低HRV是糖尿病患者猝死的危险因素 一项研究探讨2型糖尿病患者和非2型糖尿病患者的心源性猝死(SCD)与心率变异性(HRV)之间的关系,并确定低HRV能否预测2型糖尿病患者的SCD。入选8917名35-69岁的受试者(3089名糖尿病患者和5828名非糖尿病患者),在5.2年的中位观察期内,在糖尿病患者中,低心率变异患者的SCD死亡率更高(p=0.004)。在校正年龄、性别等因素后,心率变异2.2%的糖尿病患者相比,SCD的相对危险度(RR)为2.07(95%CI1.02-4.17),心率变异2.2%(p=0.007)的糖尿病患者。在2型糖尿病中,低心率变异会增加SCD的风险。(2004年,M.Kataokaetal.DiabetesResearchandClinicalPractice64卷51–58页) CAN升高糖尿病人群心血管死亡和全因死亡风险 在ACCORD研究中看到---在高风险的糖尿病人群中,虽然未能解释强化治疗组死亡率增高原因,但CAN在两组均升高心血管死亡和全因死亡风险。 (RodicaPop-Busuietal.DiabetesCare33卷:1578–1584页,2010年) 可见,由于导致猝死、无痛性心肌梗死和还有肾功能衰竭发生率增高,自主神经病变有时是糖尿病致命的并发症。心血管自主神经病变还往往和其它糖尿病慢性并发症同时存在,Brownlee认为糖尿病慢性并发症的发生可用共同机制来解释,当存在糖尿病微血管病变时及时检查心血管自主神经病变可能是很好的时机。我们华山医院的研究小组发现,DCAN与尿微量白蛋白/尿肌酐升高更具有关联性,糖尿病心血管自主神经病变(DCAN)可与糖尿病视网膜病变(DR)及糖尿病周围神经病变(DPN)同时存在,也可独立存在,DCAN有时甚至出现的更早。 2011年多伦多神经病变专家组共识指出,糖尿病人存在下列情况需筛查心血管自主神经病变:有心血管自主神经病变症状不明原因的心动过速、体位性低血压、运动不耐受等;所有无心血管自主神经症状的2型糖尿病诊断时、1型糖尿病5年以上、血糖控制不佳、有心血管危险因素(血脂异常、高血压、吸烟),有糖尿病外周神经病变、有大血管和微血管病变并发症者,包括糖尿病患者大手术前风险评估,甚至运动前都要评估心血管自主神经病变。有体位性低血压的患者需每年进行随访,尤其是年龄大于50岁和伴有高血压者。 糖尿病心血管自主神经病变并不少见,文献报道1,2型糖尿病心血管自主神经病变患病率分别为25%和34%左右,多在糖尿病病程的后期显得突出。 四、糖尿病心血管自主神经病变的主要临床表现有: ◆运动不耐受(exercise intolerance) ◆手术中心血管不稳定 ◆体位性低血压 ◆24小时血压监测-反杓型和非杓型血压 ◆QTi间期延长 ◆无痛性心肌缺血/心脏去神经综合征 五、如何诊断糖尿病心血管自主神经病变 根据多伦多糖尿病神经病变专家组共识,可以用三种可靠的检查方法来发现心血管自主神经病变: ◆ 标准的心血管反射试验(Ewing试验) ◆ 心率变异性短程频域分析 ◆ 心率变异性24小时长程时域分析法(动态心电图方法) 根据多伦多神经病变专家组共识,Ewing提出的Valsalva动作指数、立/卧位心率改变、深呼吸心率差、体位性血压改变、持续握拳升压反应这五项标准的心血管反射试验(前三项为心率反射,后二项为血压反射),又被称为传统的、标准的、经典的心血管自主神经检查方法,仍然是心血管自主神经病变检查的金标准;HRV的长程时域和短程频域心率变异性指标中如两项或两项以上异常要考虑存在心血管自主神经病变。 虽然国内外关于心率变异性短程频域分析各年龄段的正常参考值还有一些争议,但我们华山医院内分泌科对中国人群心率变异性正常参考值及临床应用作了一些探索,并认为1996年欧美HRV专家组制定了专家共识制定了心率变异性分析的指南及长程和短程心率变异性的参考值是我们诊断糖尿病心血管自主神经病变主要方法学依据。 其它有潜力心血管自主神经功能检查方法如影像学检查方法-单光子正电子发射型断层成像、微神经电图检查、压力反射敏感性、窦性心率震荡、交感皮肤反应-人体生物刺激反馈仪等由于有创或方法学在探讨之中或仅反映交感神经功能等原因尚未作为诊断方法广泛应用于临床。 六、糖尿病心血管系统自主神经病变的防治 糖尿病心血管自主神经病变防治有以下方面: 01.血糖控制 1型糖尿病的DCCT研究(A级证据)提示,严格血糖控制为治疗心血管自主神经病变最主要的干预手段。来自29个研究中心的DCCT(糖尿病控制和并发症试验)研究曾对1441名1型糖尿病患者随访9年,采用传统Ewing试验来评估是否存在DCAN,发现强化治疗血糖可延缓心血管自主神经病变的进展。此后血糖与心血管自主神经病变的关系则越来越被重视。 从机制上来看,高血糖及胰岛素抵抗通过山梨醇/NADPH途径,NO途径以及非酯化脂肪酸的共同作用导致了心脏自主神经功能异常。而从发展关系上看,血糖水平又是糖尿病心脏自主神经病变的重要影响因素,HbA1c被视为2型糖尿病心血管自主神经病变独立危险因素,血糖与心血管自主神经病变关系密切,血糖的良好控制在自主神经病变的治疗中起到了至关重要的作用,而这种控制不仅在于合理降糖,也在于避免血糖的波动。 02.生活方式干预 事实证明,饮食控制能够很好的协助药物发挥作用,减少血糖的波动。甚至有些病人可以单独使用饮食控制来降低血糖,例如低碳饮食等。生活方式干预可以改善糖尿病前期和糖尿病人群的HRV(B级证据),也是糖尿病合并神经病变的基础治疗,大量试验皆已证明短期或长期的运动锻炼都可以改善心血管自主功能。有研究表明,肥胖存在交感神经活性的增加及迷走神经活性的降低,内脏脂肪可能与自主神经的关系更为密切,减肥可以改善心血管自主神经系统功能。吸烟可使2型糖尿病患者的QT间期延长,因此在严格控制血糖及运动之外,减肥、调整营养、戒烟、化解精神压力都对自主神经功能病变有改善作用。 03.强化心血管多种危险因素控制 强化心血管多种危险因素控制,可以延缓和预防2型糖尿病人群的心血管自主神经的病变(B级证据)。 04.避免使用会降低HRV的药物 有CAN的糖尿病患者应避免使用会降低HRV的药物(三级证据)。 05.药物治疗 采用以上方式仍然控制不良时,则可以考虑采用药物治疗的方案,主要包括以下几点: ①醛糖还原酶抑制剂 通过抑制醛糖还原酶将葡萄糖转化成山梨醇,减少细胞内山梨醇的积聚,维持神经细胞及髓鞘施旺细胞的正常结构及功能,从而改善神经功能,是一种相对特异性的治疗糖尿病心血管自主神经病变的药物。有综述报道口服醛糖还原酶抑制剂3-36个月不等,自主神经功能试验有显著改善。国内研究用依帕司他50mgtid口服4-8周治疗糖尿病自主神经病变,以动态心电图24h时域指标评价疗效,总有效率可达82%-88.46%。 ② 硫辛酸 也称为α硫辛酸,为目前最有潜力的抗氧化剂药物,被称为“万能抗氧化剂”。可以直接清除自由基,回收其他天然抗氧化剂,增加代谢作用以及超氧化物歧化酶(SOD)的活性,修复血管内皮损伤及加强神经传导速度。分别有试验证实单用硫辛酸治疗1型及2型糖尿病伴有自主神经损伤的患者,口服或静滴,心率变异性皆有一定的改善。 ③ β受体阻滞剂 可能通过抵抗交感神经的刺激,重新调整交感神经-副交感神经的平衡,进一步改善心血管自主神经系统功能。应用美托洛尔治疗的1型糖尿病患者可以改善自主神经障碍。 ④ 加巴喷丁 阻碍新突触形成的γ一氨基丁酸(GABA类)似物,能改善伴有外周神经病变的糖尿病患者的心血管自主神经功能,可能源于减少前神经原谷氨酸、去甲肾上腺素、多巴胺、5-羟色胺、肽物质等神经递质的释放。 ⑤ 对症治疗 主要是针对糖尿病心血管自主神经病变的临床表现,如静息时心动过速、运动不耐受、血压调节异常、直立性低血压等的治疗。直立性低血压治疗目的在于改善症状,可以用非药物治疗(B级证据)或midodrine(A级证据)和fludrocortisone治疗(B级证据),单用无效可二者合用。 典型病例 A)米小姐,26岁,从小得了1型糖尿病,16年血糖上下波动,控制不佳,发生过一次猝死,严重低血糖,体位性低血压,站立时收缩压下降30-60mmHg,严重的胃轻瘫(胃排空障碍),难治性腹泻,外周神经病变,主观疼痛而痛觉和温度觉低下,呈袜套样分布,休息时心动过115次/分,HbA1c8.7%,Alb/Cr496/mg/g,血红蛋白10.8g/dl。心率变异性很低。 B)典型病例 安先生,36岁,糖尿病病程10年,血糖长期控制不佳,阳痿,肢体麻木疼痛3年,运动耐力下降,上二楼都觉得很累,但心功能是正常的,心跳95次/分,心率变异性很低。 病例分析 从这两个病例来看,有一些特点,第一、病人血糖控制比较差,病程比较长。第二、同时存在各种并发症,已经明显地影响到患者的生活质量甚至威胁到生命。因此,必须积极治疗糖尿病心血管自主神经病变。 版权所有,不得未经许可转载
 周丽诺 主任医师 复旦大学附属华山医院 内分泌科6072人已读
周丽诺 主任医师 复旦大学附属华山医院 内分泌科6072人已读 - 医学科普 中年危机遇上糖尿病,无性生活的痛谁能懂
文 周丽诺* 编辑 小熙** *复旦大学附属华山医院内分泌科;内分泌糖尿病研究所 **嘉兴熙尔糖尿病专科门诊 43岁的朱先生是家里的顶梁柱,在一家私企当项目经理,一双儿女也正在读高中,本来
 周丽诺 主任医师 复旦大学附属华山医院 内分泌科6286人已读
周丽诺 主任医师 复旦大学附属华山医院 内分泌科6286人已读





